
Seit neuestem werden die entzündlichen Vorgänge des Gehirns - auf den immer stärker werdenden englischen Einfluss hin - immer öfter als "cerebritis" bezeichnet. Bei der Benutzung dieses Ausdrucks wird allerdings darauf geachtet, dass so vor allem die umschriebenen, ein eitriges Exsudat bildenden, und meist von den Meningen auf das Gehirn übertragenen Entzündungen bezeichnet werden; die diffusen, eher ein lymphozytäres Infiltrat zeigenden Formen der Entzündungen im Gehirn viraler Herkunft, werden im Gegensatz dazu, wie bisher, Enzephalitis genannt.
|
III./2.3.: Eitrige Meningitis
III./2.3.1.: Formen
Das ZNS kann trotz seiner Schutzbarrieren über mehrere Wege von einem entzündlichen Vorgang involviert werden. Die sich bildende Entzündung kann eine isolierte Gehirnhautentzündung, oder die kombinierte Entzündung der Gehirnhäute und des Gehirnparenchyms, eventuell sogar die Entzündung der Hirnhäute, des Gehirns und des Rückenmarkes sein (Meningoenzephalomyelitis).

Abbildung 1: Purulente meningitis - einzelne Phasen einer eitrigen Meningitis: das Exsudat ist hier nur in den Sulci entlang der Konvexität der Mittellinie vorhanden (1) Konvexe Oberfläche des Gehirns; (2) Granulationes arachnoidales Paccioni; (3) Fissura longitudinalis cerebri; (4) Bei einer eitrigen Meningitis füllt das Exsudat zunächst die Sulci aus.
|
1-2.Mikrofoto: Eine meningeale Entzündung kann sich direkt (1.Mikrofoto) oder über die sog. Aa.perforans (2.Mikrofoto) auch auf das Gehirn ausweiten, und dort eine kombinierte Meningoencephalitis hervorrufen. Auf dem 1.Mikrofoto ist weiterhin noch zu sehen, dass die Arterien des befallenen Gebietes ebenfalls entzündet sind, und sich so eine sekundäre Angiitis mit der daraus folgenden Thrombotisierung gebildet hat (HE; II.Pathologisches Institutes der Semmelweis Universität, Budapest).
III./2.3.2.: Meningitiden otogener, orbitaler und nasaler Herkunft
Eine von aussen in das Gehirn geleitete Entzündung kann von Aushöhlungen bzw. Ausbuchtungen des Gesichtsschädels ausgehen. Am häufigsten führt eine eitrige Mittelohrentzündung zu einer eitrigen Meningitis. Die Entzündung kann aber auch von einem entzündlichen Vorgang am Schädelknochen ausgehen (Osteomyelitis), oder von einer entzündeten Kopfhaut übertragen werden (Furunkel, Karbunkel, infiziertes bzw. rupturiertes Atheroma cutis). Die Übertragung der Erreger geschieht meist durch die Venae emissariae oder durch die Venae diploicae, die zwischen den Knochenschichten des Schädels verlaufen, bzw. über dessen abführende Kanäle (Canales diploici).
III./2.3.3.: Direkt übertragene Meningitiden
Nach einem offenen Schädelhirntrauma ist die direkte Penetration von Krankheitserregern in das Gehirn möglich; diese Art der Entzündung kann selten auch iatrogen (postoperativ) vorkommen.
III./2.3.4.: Durch präformierte Strukturen übertragene Meningitiden
In diesem Falle handelt es sich um aufsteigende Infektionen, die vorher keine sichtbaren Entzündungen oder irgendwelche deformierenden Vorgänge verursacht haben, und durch die anatomischen "Schwachpunkte" (loci minoris resistentiae) bis ins Gehirn gelangen. Eintrittspforten für solche eine Infektion können (a) das Batson -sche prä- /internale vertebrale Venennetz (das Netz verbindet die Venen des Beckens mit denen der Wirbelsäule), (b) der sog. Redlich- Obersteiner- Punkt der Hinterhörner im Rückenmark (der proximale, kurze Abschnitt des Markes, an dem die austretenden Nerven bereits eine Myelinhülle, aber noch keine Schann'sche Scheide haben), oder (c) eine dysraphische Entwicklungsstörung der Mittellinie sein.
III./2.3.5.: Hämatogene Meningitiden
Mit dem Blutstrom angeschwämmte Infektionen, die in Form eines Embolus (sog. septische oder mykotische Embolie (Letzteres ist hier nicht auf die von Pilzen ausgehende Infektion, sondern einen Embolus bezogen, der von jeglichen Krankheitserregern befallen sein kann - s.auch Aneurysma mykotikum)) vor allem im Plexus choroideus oder in den kleinen oberflächlichen Arterien hängen bleiben, und so eine Infektion innerhalb des Schädels verursachen . Solch eine hämatogene Infektion wird meist von einer Lungenentzündung, einer bakteriellen Endokarditis, von eitrigen Vorgängen innerhalb der Mundhöhle, oder einer Endometritis purulenta weitergeleitet.
Bei einer Plexitis werden die Hirnhäute vom Liquor aus infiziert. Bildet sich dabei ein Abszess, wird er metastatischer Abszess genannt, was einen Hinweis auf seinen Entstehungsort gibt; diese Abszesse sind meist intraparenchymal lokalisiert, im Falle aber, dass in erster Linie die Hirnhäute befallen werdden, verteilt sich der eitrige Prozess meist diffus auf Letztere. Die zu den COPD (chronic obstructive pulmonary disease) gehörende chronische Bronchitis/ Bronchiektasie ist oft die Quelle solch einer Meningitis, da sich bei diesen Erkrankungen oft eine Lungenentzündung bildet, die dann wiederum leicht zur Bildung hämatogener Metastasen fähig ist.
|

Beurteilen Sie das Bild!
|

1.Makrofoto: Abscessus cerebri. Der Infekt wird in Form einer Embolie hämatogen bis in die kleinen Gefässe des Gehirns eingeschwämmt, aus dem sich dann meist ein Abszess bildet. Bildet sich aus selbem Grund eine eitrige Meningitis, so wird dieser entzündliche Prozess im Gehirn von einigen Autoren als cerebritis bezeichnet - was auf den meningealen Ursprung des Vorganges hinweisen soll ( Bildarchiv des II.Pathologischen Institutes der Semmelweis Universität, Budapest).
|

3.Makrofoto: Ausgeprägte Entzündung der Meningen, die von einem septischen Embolus, der in einem der oberflächlichen Äste der A.circumferentia hängengeblieben ist, ausgelöst wurde (H-E; II.Pathologisches Institut der Semmelweis Universität, Budapest).
|
III./2.3.6.: Meningitiden bei Neugeborenen
Neugeborene sind wegen ihrem Immunstatus vielen Infektionen gegenüber um einiges empfindlicher als Erwachsene. Sie haben noch ziemlich wenige immunkompetente Zellen (neutrophile Granulozyten, alveolären Makrophagen), und die Zahl der humoralen immunkompetenten Faktoren (IgA und IgG) ist auch sehr niedrig. Eine Infektion geschieht meist durch den Mund (Verdauungssystem) und die Luftwege. Eine Infektion kann auch indirekt z.B. über infizierte Amnionflüssigkeit, durch die Mutter oder das Pflegepersonal übertragen werden. Die Krankheitserreger gelangen also zunächst in die inneren Organe (Magen-Darm, Lunge), und wenn sie von dort bis in den Blutstrom gelangen, können sie auch bis ins ZNS weitergeleitet werden. Die häufigsten Erreger einer Meningitis im Neugeborenenalter sind:
Gram pozitív baktériumok:
-
- Streptokokken der Gruppe B
-
- Listeria monocytogenes
-
- Staphylococcus aureus
Gram negatív baktériumok:
|
 |
-
- Escherichia coli
-
- Citobakterien
-
- Klebsiellen
-
- Enterobakterien
-
- Pseudomonas aeruginosa
-
- Proteus
-
- Salmonellen
Durch die Entzündung schwillt das Gehirn wegen der Ödembildung und der Congestion stark an, und das eitrige Exsudat überzieht oft die ganze Oberfläche des Gehirns (. Das Exsudat der eitrigen Entzündung kann auch bis in die Ventrikel vordringen (pyocephalus internus), was zu einem Verschluss des Aquaeductus, und als Folge dessen zu einer gestörten Liquorzirkulation, bzw. einem Hydrozephalus führen kann. Die beiden Erreger, die am häufigsten die Bildung von Abszessen zuständig sind, sind der Citobacter diversus und der Proteus mirabilis.
Das meningiale Exsudat besteht aus neutrophilen Granulozyten und Fibrinfäden, zu denen sich mit der Zeit auch histiozytäre Elemente und Zellschutt beimischen. In den befallenen Gehirnarealen sind dann auch in der Wand der Gefässe Entzündungszellen vorhanden, weswegen sich dort häufig sekundär Thrombosen bilden; die so gebildeten Gefässverschlüsse verursachen an mehreren Stellen des Gehirns Infarkte verschiedener Grösse, was das klinische Bild noch um einiges verschlimmert. Überlebt ein Neugeborenes diesen Zustand, kann es sein, dass das Exsudat im Laufe der Heilung nicht ganz abgearbeitet werden kann, was zu Komplikationen, wie z.B. einer meningealen Narbenbildung, führen kann, die von der topographischen Lokalisation abhängig u.U. auch einen kommunizierenden bzw. obstruktiven Hydrozephalus internus verursachen kann.
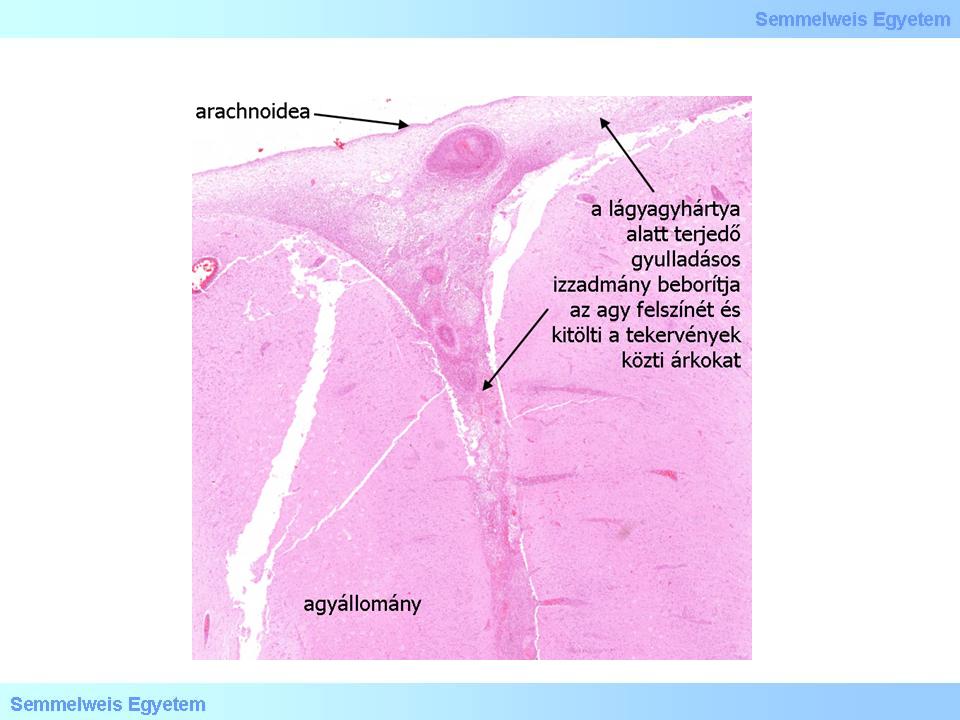
4.Mikrofoto: Das purulente Exsudat kann sich in extremen Fällen auf die gesamte Oberfläche des Gehirns und auf die Sulci ausbreiten (HE; II.Pathologisches Institut der Semmelweis Universität, Budapest).
|
III./2.3.7.: Meningitiden des Kindes- und Erwachsenenalters
|

Beurteilen Sie das Bild!
|
Erreger einer akut eitrigen Meningitis
im Kindesalter können
-
- Haemophilus influenzae
-
- Meningokokkus (Neisseria meningitidis) sein;
im Erwachsenenalter sind meist
-
- Streptokokkus pneumoniae
-
- Meningokokkus (Neisseria meningitidis)
-
- Staphylokokken die Erreger einer Meningitis.
Bei älteren Menschen und/oder bei Personen in einem schlechten Allgemeinzustand (z.B. Alkoholiker, Diabeteskranke) ist eine Infektion mit Staphylokokkus aureus sehr häufig. Das purulente Exsudat besteht aus einer massenhaft vorhandenen ( kremigen Sülze; bei einer weniger starken Infektion oder einem etwas besseren Immunstatus kann der Verlauf der Meningitis um einiges weniger extrem, manchmal sogar kaum sichtbar sein. Bei der Infektion durch Pneumokokken bildet sich eine grüne, klebrige, fibrinreiche eitrige Masse. Der hyperakute Verlauf solch einer Meningitis führt oft zum Tode des Patienten, wird die Erkrankung jedoch rechtzeitig massivst mit Antibiotika behandelt, ist oft nicht einmal ein Exsudat zu sehen. Manchmal bildet sich im Rahmen einer Meningitis eine so starke Koagulopathie, dass es zur Bildung eines Hämozephalus internus kommt.
|

Beurteilen Sie das Bild!
|
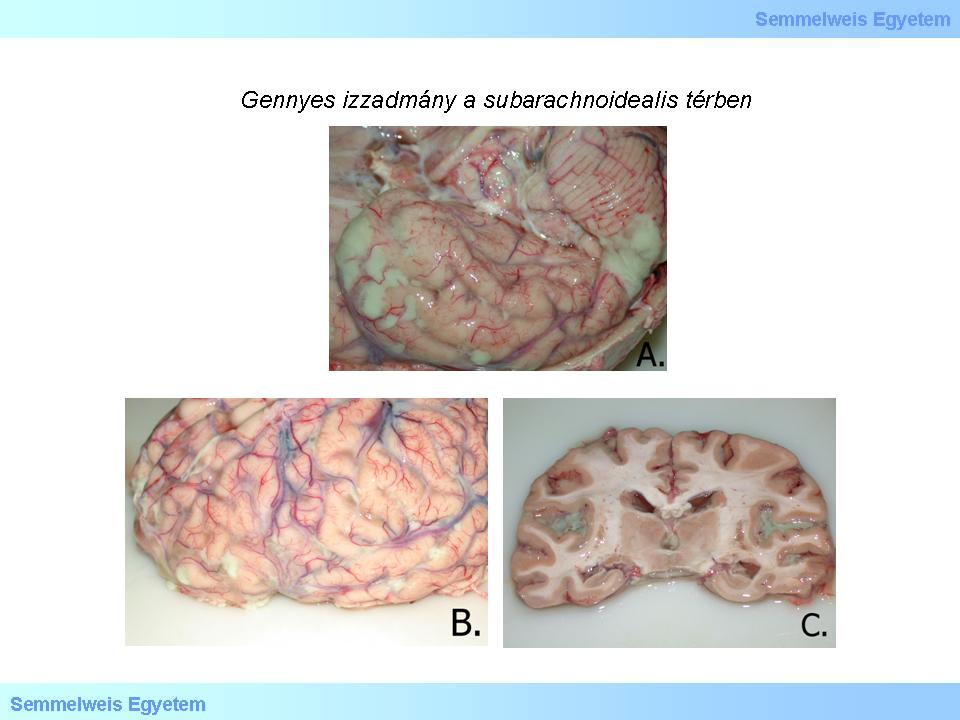
2A-C. Makrofoto: Das eitrige Exsudat füllt komplett den subarachnoidalen Raum aus, der ja durch die erweiterten Sulci zusätzlich noch vergrössert ist, und ist seiner diffusen Verteilung entsprechend überall vorhanden (II.Pathologisches Institut der Semmelweis Universität, Budapest)
|
Die Infiltration des befallenen Areals mit neutrophilen Granulozyten wird nach der ersten Woche von mononukleäre Zellelementen abgelöst, und mit der Zeit dominieren lymphoplasmozelluläre Elemente, Histiozyten und Fibroblasten bei der Zellzusammensetzung. Die progressive Narbenbildungkann auch in diesem Lebensalter zu einem Hydrozephalus, und später eventuell zu epileptischen Anfällen führen. Klinische Zeichen einer Meningitis sind sehr hohes Fieber, quälende, kaum tolerierbare Kopfschmerzen, Erbrechen, Nackensteife, und nicht zuletzt eine Fotophobie (Helligkeit bzw. Licht wird nicht toleriert) . Es können auch verschiedenste neurologische Symptome auftreten: Krämpfe, die Lähmung bestimmter Hirnnerven, Funktionsausfälle. Wichtig zu beachten ist, dass die sog.meningealen Zeichen (Nackensteife, Kernig-, Brudzinsky-, Lasegue- Zeichen) auch bei einer subarachnoidalen Blutung (SAH - subarachnoideal hemorrhage) vorkommen können. Man muss bei der Diagnosestellung ferner darauf achten, dass eine Nackensteife bzw. Schmerzen bei der Bewegung des Nackens auch von degenerativen Vorgängen im Wirbel/Gelenk, also von Deformationen ausgehen können
|

Beurteilen Sie das Bild!
|

Abbildung 2A-B: (A.) Normale Verhältnisse im Subarachnoidalraum, (B.) Meningitis purulenta.
|
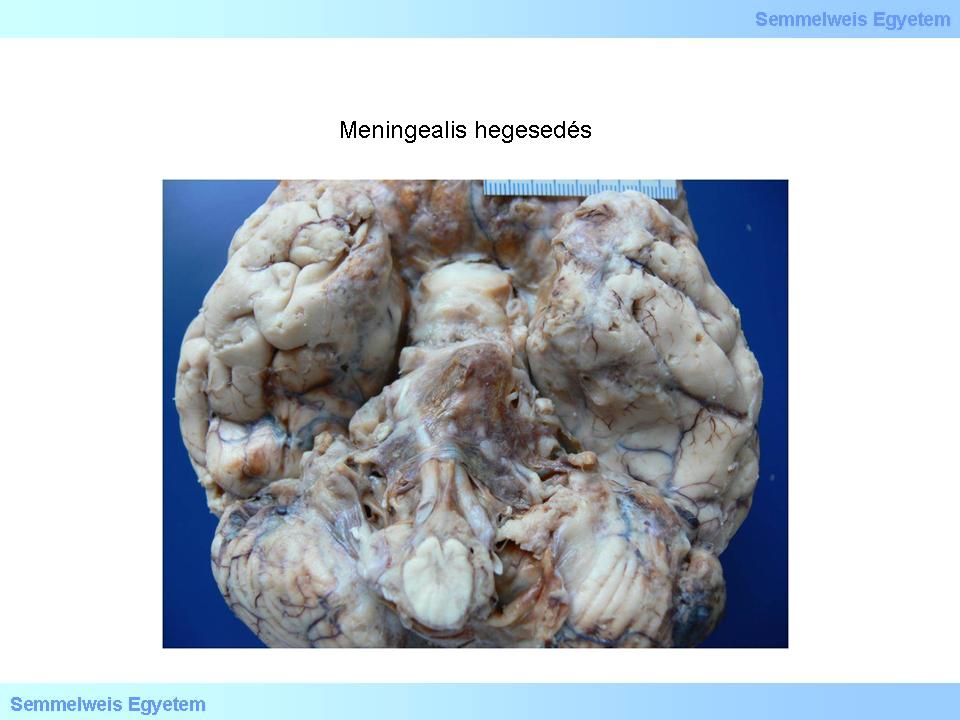
3.Makrofoto: Kann das Exsudat einer Meningitis nicht reabsorbiert werden, führt es zu einer meningealen Narbenbildung (Peter Molnár, Pathologisches Institut des OEC, Universität Debrecen).
|
Bei einer Meningitis muss man auch immer mit der Erhöhung des intrakranialen Druckes rechnen, was u.U. auch fatal sein kann. Bei einer Meningokokken -Infektion kann man die als diagnostisch geltenden makulo-papillomatösen Veränderungen der Haut sehen, und wenn diese in Petechien oder Purpura übergehen, bedeutet das, dass sich eine Meningokokken -Sepsis ausgebildet hat. Eine Septikämie führt zum Zusammenbruch des peripheren Blutkreislaufes, und es kommt zu einem Schock, der von einer sog. Nebennieren- Apoplexie noch verschlimmert werden kann. Bei diesen Veränderungen handelt es sich um eine blutige Nekrose der Nebennieren, die durch die Thrombotisierung der Nebenniere und ein DIC (disseminierte intravaskuläre Koagulopathie) ausgelöst wird, und Waterhouse -Friedrichsen - Syndrom genannt wird. Dieses Syndrom führt dazu, dass bei Stress keine suffiziente Steroidhormon Ausschüttung mehr möglich ist (hormonelle Insuffizienz) und es so schnell zu einer tödlichen Herzinsuffizienz kommen kann.
Zur eigentlichen Diagnosestellung einer Meningitis muss eine Liquorpunktion vorgenommen werden. Die Punktion sollte erst nach einem entsprechend umsichtigen Ausschluss sämtlicher anderer Möglichkeiten vorgenommen werden (beim Auftreten erster klinischer Herdsymptome sollte z.B. erst ein Abszess ausgeschlossen werden (CT, MRI)). Der Liquor entleert sich bei Probeentnahme mit einem erhöhten Druck, ist milchglasartig verändert oder eitrig, der Eiweissgehalt ist erhöht, die Anzahl der Granulozyten übersteigt meist 1000/3 und der Glukosegehalt des Liquors liegt oft unter 40 mg/dl.
III./2.3.8.: Subdurale eitrige (Pachy)Meningitis (sog.subdurales Empyem)
Diese Art der Hirnhautentzündung ist eine topographische Variation der Meningitiden, die nach einer Sinusitis, Otitis media, nach Schädelhirntraumen oder operativen Eingriffen im subduralen Raum vorkommen kann. An dieser Stelle muss darauf hingewiesen werden, dass der subdurale Raum eigentlich nur virtuell ist, ein entzündliches Exsudat kann aber den Raum zwischen der Arachnoidea und der inneren Schicht der Dura Mater, die durch "tight junktions" miteinander verbunden sind, ausfüllen. Nach dem heutigen Stand der Wissenschaft ist also für ein oben beschriebenes Exsudat der Ausdruck intradural korrekter (genauso wäre der Ausdruck "intradurale Blutung" korrekter als "subdurale Blutung").
|
 |
Es handelt sich in diesem Falle also um einen lebensgefährdenden, raumfordernden Prozess innerhalb des Schädels. Der Vorgang ist meist supratentoriell, selten entlang der Falx cerebri zu beobachten. Das Exsudat wird mit der Zeit reorganisiert, und innerhalb bzw. um das Exsudat herum bildet sich ein Granulationsgewebe mit einem polymorphen Entzündungsinfiltrat. Klinisch sind ein zunehmend schlechter Bewusstseinszustand, Kopfschmerzen, Erbrechen, epileptische Anfälle, Fieber und neurologische Zeichen zu sehen.
III./2.3.9.: Epidurale eitrige (Pachy)Meningitis (sog.epidurales Empyem)
Aus anatomischer Sicht handelt es sich auch hier - bei einem epiduralen Vorgang -, um einen nur virtuellen Raum, weil es auch hier keinen wirklichen Spalt zwischen der Dura Mater und dem Periosteum der Schädelknochens gibt. Eine der typischsten Lokalisationen einer purulenten epiduralen Pachymeningitis ist der Canalis spinalis. Mögliche Quellen dieser Infektion sind: eine vertebrale Osteomyelitis, retropharyngeale Abszesse, lokal ausgebildete Furunkel, infizierte Hautveränderungen. Die intrakranial lokalisierten Veränderungen entsprechen den bei der subduralen Meningitis beschriebenen Vorgängen. Der häufigste Erreger einer epiduralen Pachymeningitis ist der Staphylokokkus aureus, der eine relativ umschriebene, durch ein Granulationsgewebe demarkierte Eiteransammlung verursacht. Extra-axial gebildete Abszesse (innerhalb der Schädelkalotte, aber ausserhalb des Gehirns) sind in ihrer Zusammensetzung absolut den systemischen Abszessen gleichzusetzen. Bei eitrigen Vorgängen im Spinalkanal ist fast immer eine Osteomyelitis der Wirbel im Hintergrund verborgen.
III./2.3.10.: Tuberkulotische meningitis (meningitis tuberculosa)
Bei der tuberkulotischen Meningitis handelt es sich um eine chronische Entzündung, die hier aber wegen der Differenzialdiagnose besprochen werden muss; bei der tuberkulotischen Meningitis bildet sich ein verkäsendes, gräulich -gelbes Exsudat, dass makroskopisch oft nicht leicht von einem kompakteren, klebrigen, eitrigen Exsudat einer akuten Meningitis zu unterscheiden ist. Eine tuberkulotische Meningitis ist Teil einer postprimären Tuberkulose, wird also, wie auch anderweitig lokalisierte Tuberkuloseherde vom Mycobakterium tuberkulosis verursacht. Die tuberkulotischen Veränderungen sind v.A. an der Schädelbasis zu beobachten bzw. sind in den basalen Zisternen am ausgeprägtesten vorhanden, weshalb diese Art der Entzündung auch Meningitis basilaris genannt wird.
|
 |
Dieser Vorgang weitet sich auch oft auf die Fossae Sylvii aus, und man kann auch im Plexus choroideus an der Oberfläche der Ventrikel tuberkulotische Herde sehen. Man kann in der Tiefe der Schädelgrube, perivaskulär, und im Plexus Granulome finden, die histologisch genauso aussehen, wie systemische tuberkulotische Granulome: um eine zentrale verkäsende Nekrose (necrosis caseosa) herum sind längliche Histiozyten (sog. Epitheloidzellen) strahlenförmig angeordnet - sog. Pallisaden Stellung - , um die herum Lymphozyten und mehrkernige Riesenzellen zu sehen sind. Letztere sind Langhans`sche Riesenzellen, die aus verschmelzenden Epitheloidzellen entstehen, und deren Kerne also aussehen, wie die der Makrophagen. Eine Granulombildung im Gehirn wird immer von einer reaktiven Astrozytose und einer Mikroglia Proliferation begleitet.
Erreicht die Gewebsdestruktion einen bestimmten Grad, so bildet sich ein Tuberkulom aus, das einen extrem grossen raumfordernden Prozess darstellt, und die verkäsende Nekrose kann nicht nur die Hirnhäute, sondern auch das Gehirn selber befallen (meningoencephalitis tuberculosa). Die Entzündung der Gefässe zeigt sich in Form einer obliterativen Arteriitis, und breitet sich von der Adventitia in Richtung Lumen aus, befällt also sämtliche Schichten der Gefässwand, und bildet oft eine subintimale fibroblastäre Reaktion.
Wegen den Entzündungsherden kann es zu einem thrombotischen Verschluss eines Gefässes kommen, weshalb sich im jeweiligen Versorgungsgebiet des Gefässes auch noch ein Hirninfarkt ausbilden kann. Solche Infarkte bilden sich meist in oberflächlichen Arealen des Gehirns; sind aber auch die grösseren, perforierenden Äste der A. cerebri media betroffen, kann es zu ischämischen Läsionen der Basalganglien, im schlimmsten Falle auch zum Infarkt Letzterer kommen. Das zähe Exsudat solch einer Meningitis kann nur sehr schwer wieder aufgelöst werden (lysis), und es bleibt oft eine meningeale Fibrose zurück, die zu einem nicht kommunizierenden Hydrozephalus führen kann (hydrocephalus noncommunicans).
|
|