| |
XV./4. fejezet: Nem invazív prenetalis genetikai tesztek (NIPT)
A nem-invazív prenatalis tesztek (NIPT) elsősorban a nagy kromoszóma-rendellenességek szűrésére alkalmas tesztek, melyek az anyai vérből azonosítják a keringő magzati DNS molekulák vizsgálatával a genetikai hibákat (3. Ábra).
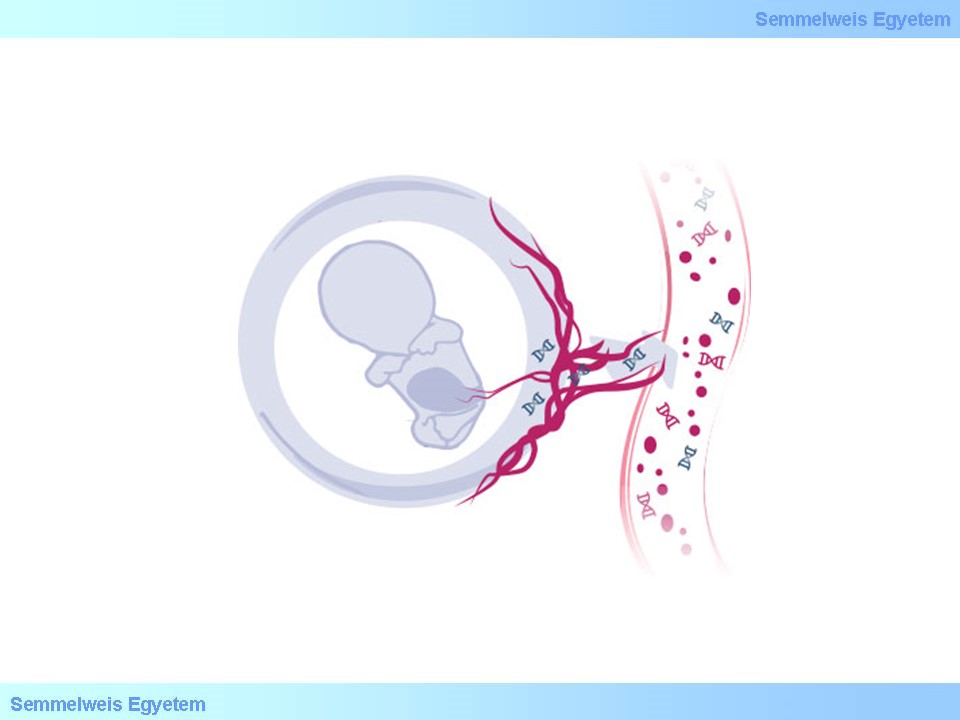
3. ábra: A magzati szabad DNS molekulák útja az anyai vérkeringésbe
|
|

A legtöbb országban nem közfinanszírozott a NIPT. Azok az országok, ahol közfinanszírozott a vizsgálat elsősorban a nagy kockázatú várandósoknak fedezik a vizsgálat költségeit.
|
Elsősorban az emelkedett kockázatú várandósoknak javasolt a terhesség 10. hetétől ez a másodlagos szűrőteszt. A terhesség pontosan meghatározott idejében elvégzendő eljárás, amely során megfelelő mennyiségben és minőségben izolálásra kerülnek a anyai-magzati keringésben keverten szabadon keringő, 3-13%-ban magzati (pontosabban placentáris eredetű) DNS fragmentumok. Ezeknek a DNS fragmentumoknak a genetikai információi kerülnek bioinformatikai elemzésre abból a célból, hogy a leggyakrabban előforduló magzati kromoszóma-rendellenességek előfordulási valószínűsége megítélhető legyen. Pozitív NIPT eredmény esetén minden esetben az invazív prenatális diagnosztikai eljárás felajánlásra kell, hogy kerüljön a a kromoszóma-rendellenesség validálása céljából. Ezek a tesztek ma a legtöbb országban nem közfinanszírozott tesztek és szabadon dönthetnek a kismamák, hogy élnek-e ezzel a lehetőséggel. A legnagyobb haszna a vizsgálatból a fokozott kockázatú hölgyeknek van.
A fokozott kockázatú csoportot az alábbiak jellemzik:
-
- Pozitív családi vagy autoanamnézissel bíró kismama
-
- 37 év feletti várandós kismama
-
|

A kromoszóma rendellenességek közül a Down syndroma a leggyakoribb. Ennek kockázata az anya életkorának növekedésével szignifikánsan nő. Az életkor szempontjából ma 37 év fölött tekintünk egy anyát fokozott rizikójúnak.
|
A NIPT célja
A leggyakoribb kromoszóma-rendellenességek (21, 18, 13-as kromoszóma triszómia, egyes laborokban ivari kromoszóma aneuploidia) tekintetében a várandós kismamák kockázatának meghatározása- Az egyes kromoszóma rendellenességek előfordulási gyakoriságát a 4. Ábra mutatja. A szűrés során pozitív eredmény esetén minden kismama számára invazív megerősítő vizsgálat felajánlandó.

4. ábra: A leggyakoribb kromoszomális rendellenességek előfordulási gyakorisága a NIPT során
|
NIPT jelenlegi limitációi
Mivel a NIPS szűrőteszt, fals-pozitív és fals-negatív eredményt is adhat és nem helyettesítheti a diagnosztikus célú genetikai vizsgálatokat.
A NIPT során nem lehet tökéletesen differenciálni a közös anyai-magzati keringésből levett szabad DNS anyai vagy magzati eredetét, így fals pozitv eredményt pl.: placenta mozaicizmus, elhalt és felszívódott ikerterhesség, maternalis malignitasok, maternalis aneuploidia is eredményezhet A fentieken kívül az alacsony magzati frakció is neheziti a teszt értékelését. Alacsony magzati frakciót tökéletes izolálási technika esetén is eredményezhetnek bizonyos magas BMI, egyes biológiai faktorok.
A NIPT során a kockázatbecslés tárgya a legtöbb országban a leggyakoribb aneuploidiák (21, 18, 13-as triszómiák és nemi kromoszóma eltérések), a többi cytogenetikai vizsgálatok során detektálható aneuploidiákra általában nem tér ki a szűrés. Egyre több profit orientált laboratórium kínál növekvő számú mikrodeléciós szindróma szűrést is, azonban a relatíve magas fals pozitivitás miatt ma még ezek rutin szűrésbe való bevonása várat magára. A kiegyensúlyozatlan transzlokációk, duplikációk azonosítására sem alkalmas a NIPT.
Egyre nő azoknak a genetikai szolgáltatóknak a száma is, amelyek 40-50 monogénes betegség prenatalis genetikai diagnosztikáját vállalják az anyai vérből. Ezek nem technológiailag nehézséget jelentenek, hanem az eredmény interpretálása jelenti a gondot, hiszen az újgenerációs szekvenálás során sok bizonytalan jelentőségű variáns kerül azonosításra. Ilyen találat esetén vajon milyen tanácsot ad a klinikai genetikus, hogy mennyi a valószínűsége, hogy a magzat az adott monogénes betegségben fog szenvedni, amikor azt sem tudja, hogy az adott ritka genetikai variáns, milyen funkcióbeli változást okoz az adott fehérjében, azt pedig végképp nem, hogy a fehérje funkciójának változása betegséget fog-e eredményezni. Abban az esetben, ha ismert patogén variánsról van szó, akkor nagy a valószínűsége, hogy a betegség kialakul, azt azonban nem fogjuk tudni pontosan megmondani, hogy milyen idős korban és milyen súlyos lesz az.
|
|