| |
II./2.5.: Teratoma más lokalizációban: gonadalis teratomák és egyéb csírasejtes tumorok a heredaganatok példáján
II./2.5.1.: A csírasejtes (germinalis) daganatokról általában
|
 |
Szövettani osztályozásuk szerint két fő csoportjuk van:
-
1. az egy szövettani típust tartalmazó tumorok, úm: seminoma, spermatocitás seminoma, embryonalis carcinoma, szikzacskótumor (yolk sac tumor, endodermális sinustumor), polyembryoma, choriocarcinoma, teratoma; és
-
2. a több szövettani típust tartalmazó tumorok (összetett, composit heredaganatok): az első csoportban felsorolt tumorfajták bármilyen kombinációjából felépülő daganatok. A csírasejtes tumorok az összes daganathoz viszonyítva ugyan ritkák, de a fiatal korosztályokat (a 3. életévig, majd a 15-45. év között) tekintve mégis meglehetősen gyakoriak.
Az embryonalis fejlődés során a szikhólyag falából származó csírasejtek a középvonal mentén vándorolnak az ivarredőbe. Ha a vándorlás programjába hiba csúszik, a csírasejtek útközben bárhol megrekedhetnek. Ez lehet a magyarázata annak, hogy ilyen tumorokkal nemcsak az ivarmirigyekben (here és petefészek), hanem a középvonal különböző magasságaiban, így a retroperitoneumban, a gátorüregben (mediastinum), sőt a tobozmirigy (corpus pineale) területén is találkozhatunk. Tekintettel arra, hogy az utóbbi időben a csírasejtes daganatok kezelésében rendkívül jó eredmények mutatkoznak, ez a tumorcsoport különös figyelmet érdemel. A pontos szövettani diagnózis mellett fontos, hogy a daganatok olyan, serologiailag kimutatható fehérjéket (ún. tumormarkereket) termelnek, amelyekkel követni lehet a növekedés progresszióját, illetve a therapia hatékonyságát.
A csírasejtes daganatok gyakorisága 2-3/100 000. Ha azonban a 20-30 éves korcsoportot vesszük figyelembe, akkor kb. 5,8-7,2/100 000. Ebben a csoportban a germinalis tumorok tekinthetők a leggyakoribb solid tumornak, és sajnos a leggyakoribb halálokot is ezek a daganatok képezik. Az USA-ban pl. a csírasejtes daganatok 90%-a 45 éves kor előtt fordul elő. Az összes tumor figyelembe vételével azonban hármas csúcs észlelhető az eloszlási görbén: csecsemőkorban, fiatal felnőtt korban és 60 éves kor után.
II./2.5.1.1.: Kóroktan
|
 |
A csírasejtes tumorok oka ismeretlen, de jó néhány tényező hatása valószínűsíthető. Nyilvánvalónak tűnik a genetikai faktorok szerepe, hiszen gyakoribb az előfordulás a testvérekben, az egypetéjű ikrekben és a családtagok között. Ha az egyik oldalon jelentkezik a daganat, nagy az esélye a másik oldali kialakulásnak is. A csírasejtes tumorok esetén végzendő műtét a teljes castratio. A daganatok gyakran fejlődnek ki dysgeneticus (hiányosan vagy abnormálisan fejlődött) gonadokban.
Általánosan elfogadott tény, hogy a le nem szállt herékben kb. harmincháromszor nagyobb a valószínűsége csírasejtes tumor kialakulásának, mint leszállt herékben; a tumor keletkezésében feltehetően a magasabb hőmérséklet játszik szerepet. Az anamnézisben számos esetben herére is kiterjedt mumpsz, illetve más betegséghez társuló vagy önállóan jelentkező orchitis szerepel. Több beteg számol be előzetes traumáról is, bár ezekben az esetekben valószínűleg a trauma inkább csak felhívja a figyelmet a már meglévő daganatra. Egyes adatok szerint idült LSD-élvezők körében nő a germinalis tumorok kockázata. Endocrin tényezők szerepére utalhat a fiatal felnőtt korban jelentkező gyakorisági csúcs, hisz ez egybeesik a nemi hormonok változási maximumával. Experimentálisan csírasejtes tumorok indukálhatók cink- és rézinjekcióval. Összefoglalva: a cryptorchismus, a mumpsz és egyéb orchitisek, valamint a genetikai faktorok tekinthetők a heredaganatok legfontosabb kockázati tényezőinek.
II./2.5.1.2.: Tünetek
|
 |
A gonadalis csírasejtes tumoroknak nincsenek specificus korai tünetei, csupán a herék esetében észlelhető közvetlenül a szerv megnagyobbodása, esetleg fokozott érzékenysége. Ilyenkor gyakori, hogy a beteg, esetleg az egyéb panasz kapcsán vizsgáló orvos, vagy épp a szexuális partner véletlenül észleli az eredetileg a hereállományon belül keletkezett, és külsőleg csak fokozatosan tapinthatóvá váló terimét, vagy a here megkeményedését. Gynecomastia kb. 2-10%-ban jelentkezik, ezért fennállása esetén mindig gondolni kell a hererákra. Az esetek kb. 10%-ában epididymitist, torsiót vagy a hereinfarctust utánzó akut tünetek jelentkeznek a tumorszövet bevérzése, infarctusa által. Sajnos az esetek kb. 25%-ában a felfedezéskor már generalizált metastasisok is kialakultak. Nagyon ritkán a kezdeti tünetek között szerepelhet az infertilitás is.
II./2.5.1.3.: Kórisme
A teljes fizikális kivizsgálás elengedhetetlen. Az egyik vagy mindkét here megnagyobbodhat, rugalmasan tömött, gumiszerű tapintású. Többnyire egy, de néha több göb is tapintható. A here formája gyakran megtartott. A tumor általában elkülönül az epididymistől, és nem kapaszkodik össze a bőrrel. Heretumor gyanúja esetén jelenleg két tumormarker vizsgálat szükséges a diagnózis felállításához, a stádium meghatározásához és a monitorozáshoz: a humán choriogonadotropin (HCG) β-frakciója és az α-foetoprotein (AFP). A β-HCG-szint emelkedése choriocarcinoma, de legalábbis syntitiotrophoblastok jelenlétét valószínűsíti a primer tumorban vagy a metastasisokban. Fontos, hogy a β-HCG-szint emelkedése kb. 8%-ban előfordulhat csírasejtes tumortól függetlenül is, tehát ilyen értelemben lehet álpozitív, de durva mérvű emelkedése gyakorlatilag a tumoros burjánzás markere.
|
 |
Az AFP-szint emelkedésének értékelése kicsit összetettebb. A humán embryóban az AFP-t először a szikzacskó, majd a máj termeli. Ennek megfelelően felnőttkorban csupán a terhességben számít élettaninak az emelkedett AFP-szint. Heretumorok esetében az AFP-szint-emelkedés gyakran társul szikzacskó- (yolk-sac) elemekkel, azonban embryonalis carcinomában és éretlen teratomában is előfordul. Az egyik vagy a másik marker szintje az esetek kb. 70%-ában emelkedett. A β-HCG felezési ideje 24 óra, az AFP-é 5 nap. Ha bármelyik marker fennmarad a tumor eltávolítása után 1 héttel, az arra utal, hogy valahol már metastasis alakult ki. A klinikai osztályozást illetően elsősorban az a kérdés, hogy a daganat csupán a parenchymára lokalizálódik-e, vagy érinti-e az adnexeket is; a távoli terjedést illetően pedig az, hogy rekesz alatti vagy a rekeszen túlterjedő áttétekről van-e szó.
Tumorgyanú esetén a biopsia ellenjavallt, mert bizonyítottan megnöveli a helyi kiújulás (localis recidiva) esélyét; ez egyébként meglehetősen ritka. A here eltávolítása (orchiectomia) a választandó első lépés, amit a tumor részletes szövettani feldolgozásának kell követnie. Fontos annak eldöntése, hogy egy komponensű vagy összetett daganatról van-e szó. Tekintettel arra, hogy kezelés nélkül a csírasejtes daganatok igen nagy százalékban metastatisálnak – és ez egyben a beteg halálát is okozza –, systemás terjedés esetén elengedhetetlen a komplex kezelés (sebészi, gyógyszeres- és sugárterápia). Az alkalmazandó kezelést meghatározó tényezők:
-
a.) mi a primer tumor szövettana,
-
b.) vannak-e klinikailag igazolt áttétek,
-
c.) orchiectomia után az említett tumormarkerek persistálnak-e.
Napjainkban a heretumorok igen nagy százalékát eredményesen kezelik.
II./2.5.1.4.: Histogenesis és intratubuláris (in situ) folyamatok
|
 |
A különböző kezelési protokollok miatt különösen nagy a klinikai jelentősége
-
- a tiszta seminomák, a
-
- nem seminomatosus csírasejtes tumorok és
-
- ezek kevert formái megkülönböztetésének.
A tiszta seminomák morpholgiai diagnózisa általában nem okoz gondot, azonban technikailag a túl nagy heretumorok esetén sokszor szinte lehetetlen a teljes anyag feldolgozása, így annak megállapítása, hogy a daganat tartalmaz-e nem seminomatosus elemeket is. Természetesen a serum AFP- és a β-HCG-szintjének meghatározása nagy segítséget jelent, ugyanis ezek számottevő emelkedése mindig felveti a nem seminomatosus elem jelenlétének lehetőségét. Az újabb vizsgálatok azt a feltételezést erősítik, hogy a nem seminomatosus csírasejtes tumorok seminomákból származnak, többnyire további génhibák következtében.
Az intratubularis csírasejtes tumorok (4A-B. mikroképek) többnyire tetraploidok, a tiszta seminomák tetraploidok vagy hypotetraploidok, míg a nem seminomatosus tumorok általában DNS-vesztés során aneuploiddá válnak. A DNS meghatározásnak tiszta seminomák esetén az a gyakorlati jelentősége, hogy megerősíti a diagnózist, ha a részletes feldolgozás morphologiailag tiszta seminomát igazol, immunhisztokémiai módszerekkel sem találhatók nem seminomatosus elemek, illetve a serumban sem emelkedett az AFP- vagy a β-HCG-szint. Ez pedig azt jelenti, hogy a daganat meglehetősen megnyugtatóan kezelhető konzervatív módon, mert a klinikai I. stádiumban levő seminomák esetében csupán sebészi kezelés szükséges, azaz csak a daganat, illetve a here eltávolítására van szükség, a retroperitonealis nyirokcsomókéra nincs. Továbbá a chemotherapiás kezeléssel is várni lehet, és amennyiben metastasis nem jelentkezik, úgy az is elhagyható.
|

Tekintse meg az ábrákat és elemezze a látottakat!
|
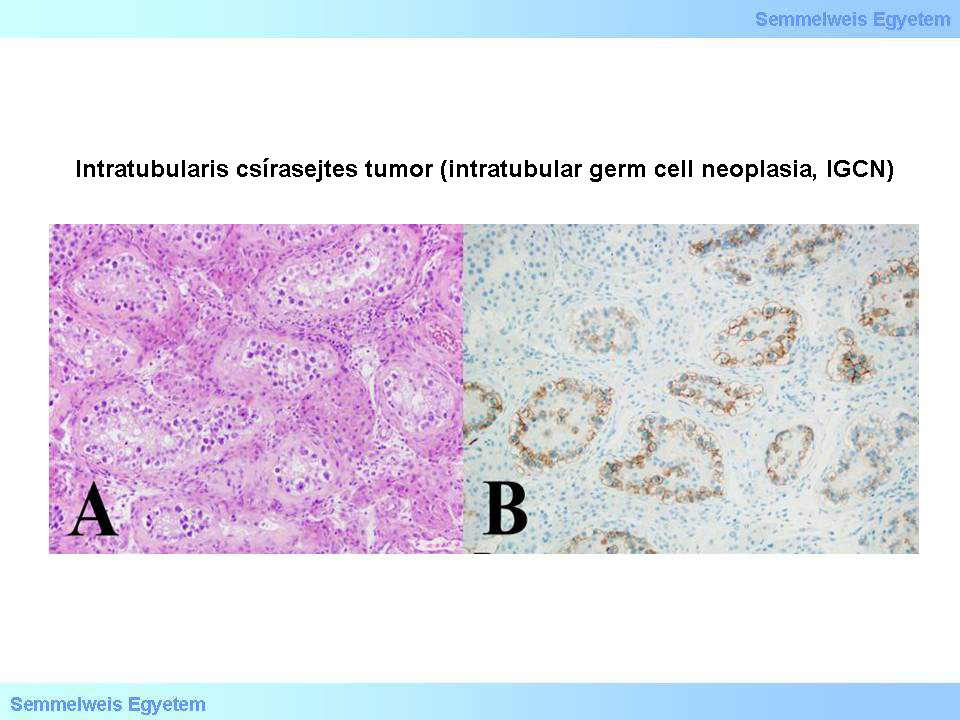
4A-B mikroképek: Intratubularis csírasejtes tumor (intratubular germ cell neoplasia, IGCN). A (HE; 200x): A fibroticus falú, spermatogenesist nem mutató heretubulusok szélein körben, folyamatos vagy szakaszos sorokban, gyakran egymásra halmozott csoportokban, csírasejtekre emlékeztető, azoknál azonban nagyobb, széles és világos sejttesttel rendelkező, atípusos daganatsejtek foglalnak helyet, megnagyobbodott magjaik prominens nucleolust tartalmaznak. E sejtek láthatóan a maradék csírahám és a tubularis bazálmembrán között keletkeznek, illetve bekúsznak a csírahám alá. B (CD117; 200x): Az atípusos sejtek – az invazív seminoma tumorsejtjeihez hasonlóan – c-kit (CD117) reakcióval pozitívak. A reakció egyértelműen mutatja a tumorsejtek tubulusokon belül elfoglalt, perifériás helyzetét. A kép bal felső sarkában a megtartott tubulusokon belül jelölődés nincs. (A Semmelweis Egyetem II.sz. Pathologiai Intézetének anyagából – Szirtes Ildikó gyűjtése)
|
II./2.5.2.: Nem seminomatosus csírasejtes daganatok
II./2.5.2.1.: Teratoma
|
 |
A here teratomái (más lokalizációjú teratomákhoz hasonlóan) komplex tumorok, amelyekben nem csak egy csíralemez elemei találhatók. A tiszta teratoma a felnőttekben a csírasejtes tumorok 2-3%-át, a csecsemőkben és a gyermekekben a heredaganatok kb. 40%-át teszik ki. Az összetett heredaganatok kb. 45-50%-ában található teratomás részlet. Az AFP-szint enyhén emelkedett lehet. A daganatok közepesen nagyok, szürkésfehérek, jellegzetesen tömlősek, és csontot vagy porcot, néha a tömlőfalba ágyazottan rágófelülettel és gyökérrel rendelkező (kisörlő jellegű) fogat tartalmazhatnak. A cysták hámsejtjeiben keratohyalin, vagy mucin lehet. A petefészekkel ellentétben a herék dermoid tumora rendkívül ritka.
Szövettanilag a teratoma rendkívül változatos képet mutathat, magzati és felnőtt szövetek is találhatók benne. Három teratomaféleséget különíthetünk el: az érett teratomát, az éretlen teratomát és a teratomát malignus átalakulással. (Régebben az érett teratomát [teratoma maturum] teratoma adultumnak, az éretlent [teratoma immaturum] teratoma embryonalénak hívták; helytelenül, mert megjelenésük nem függ a beteg korától.) Csecsemőkben és gyermekekben a kiérett teratoma a leggyakoribb, ezekben az esetekben jól differenciált struktúrák láthatók (pl. porc, simaizom, mirigyek, légzőhám, gyomor-bélhuzami képletek, laphám, átmeneti hám, idegszövet). A felnőttekben a tisztán érett teratomák ritkák, mindig igen gondosan kell kutatni éretlen vagy malignus elemek után is.
Az éretlen teratomák többnyire primitív neuroectodermalis részeket, valamint primitív porcszövetet, mesenchymális szövetrészleteket is tartalmaznak. Az AFP kimutatható mind az érett, mind az éretlen teratomáknál. A malignus átalakulást hordozó teratoma az érett és/vagy éretlen részek mellett az alkotó szövetelemek máshol is előforduló malignus tumoros elfajulásait (pl. rhabdomyosarcoma, neuroblastoma, laphámrák, mucinózus adenocarcinoma stb.) tartalmazza. A csecsemők teratomáinak a kórjóslata általában sokkal jobb, mint a felnőtteké. A legrosszabb prognózist a malignus átalakulást hordozó teratomák mutatják.
II./2.5.2.2.: Choriocarcinoma
|
 |
A tiszta choriocarcinoma az egyik legrosszabb indulatú csírasejtes daganat, a herében ritka. A daganat rendszerint kicsi, majdnem mindig vérzések és necrosisok láthatók a metszéslapján, körülöttük keskeny gyűrűben normális szövettel. Jellegzetes, hogy a 20 év körüli fiatal felnőttek esetén a kezdeti tüneteket a metastasisok okozzák (ún. occult tumor). Mindez adott esetben rendkívüli módon megnehezíti a diagnózis felállítását, ugyanis ha nem gondolnak rá, a kis primer tumor létezésére sokszor csak a kórboncolás során derül fény. A serum β-HCG-szint igen magas, és többnyire gynecomastia is megfigyelhető. A choriocarcinoma szövettani diagnózisához két sejttípus szükséges: a cytotrophoblast és a syntitiotrophoblast malignus változatai. A daganatos cytotrophoblastok egyetlen maggal rendelkeznek, amelyik meglehetősen nagy, hyperchrom.
A daganatsejtek kötegeket képeznek, sokszor boholyszerű struktúrákat alkotnak. Ezek szélén láthatóak a többmagvú, tumoros syntitiotrophoblastok (5. mikrokép). A cytotrophoblastoknak nincs jellegzetes immunmarkere, míg a syntitiotrophoblastok β-HCG-pozitívak. A tiszta choriocarcinoma azonban rendkívül ritka, viszont kis területen choriocarcinomát vagy csupán syntitiotrophoblastokat gyakran lehet találni egyéb csírasejtes tumorokban. A gonadalis choriocarcinomák mortalitása az intenzív kezelés ellenére is mind férfiban, mind nőben rendkívül magas. Nőkben azonban a gonadalis choriocarcinomákon túl előfordulhatnak pathologiás terhességhez kapcsolódó, ún. gestatios choriocarcinomák is, ezek kórjóslata igen kedvező, mert chemotherapiára (pl. platina alapú szerek /cisplatin/, vagy metothrexat) rendkívül jól reagálnak. Ilyen kezelt tumoreseteket követően nem ritka a teljes gyógyulás, s akár a később sikerrel kihordott terhesség sem.
|

Tekintse meg a képet!
|
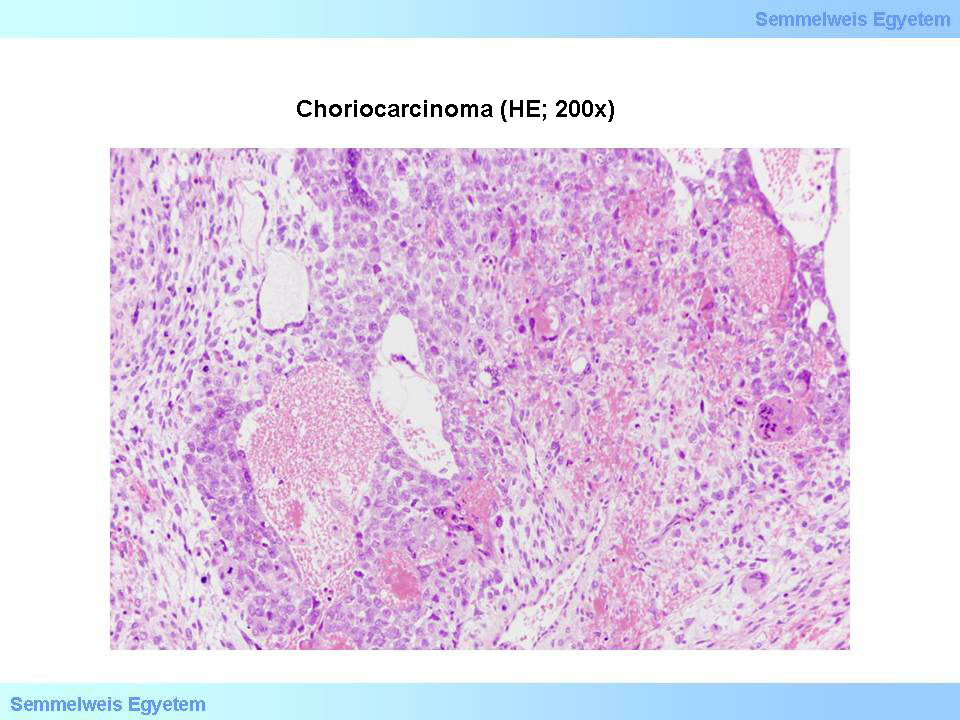
5. mikrokép: Choriocarcinoma (HE; 200x). Malignus cyto-, illetve többmagvú syntitiotrophoblastokból felépülő, vérzésekkel tarkított tumorszövet. (A Semmelweis Egyetem II.sz. Pathologiai Intézetének anyagából – Szirtes Ildikó gyűjtése)
|
II./2.5.2.3.: Szikhólyagtumor (yolk sac tumor, infantilis embryonalis carcinoma, endodermalis sinus tumor, orchioblastoma)
A daganat emlékeztet az embryonalis fejlődés során működő szikzacskóra (endodermalis sinus, yolk sac). A csecsemők és a gyermekek leggyakoribb heredaganata. Az AFP-szint jellegzetesen magas. A megnagyobbodott here metszéslapja sárgásszürkés, mucinosus jellegű, szemcsés. A daganat szövettanilag reticularis mintázatot mutat: a daganatsejtek köbösek vagy laposak, egymásba szájadzó és tubularis struktúrákat képeznek. A kiserek körül mandzsettaszerűen elrendeződő tumorsejtkötegek az ún. Schiller-Duval-testek (6. mikrokép). A kezelés eredményeként a csecsemők és a gyermekek 5 éves túlélése e tumor esetében is meghaladja a 80%-ot.
|

Tekintse meg a képet!
|

6. mikrokép: Yolk-sac tumor (HE; 100x). Szikzacskóra emlékeztető tumorszöveten belül a daganatsejtek jellegzetesen a kiserek köré rendeződnek (ún. Schiller-Duval-testek). (A Semmelweis Egyetem II.sz. Pathologiai Intézetének anyagából – Szirtes Ildikó gyűjtése)
|
II./2.5.2.4.: Polyembryoma
Ez az igen ritka tumor embryora emlékeztető struktúrákból épül fel. Szövettani képe is a kb. 2 hetes embryo szövettanára emlékeztet. Jelen lehetnek benne endodermalis jellegű tubuláris struktúrák és syntitiotrophoblastok is.
II./2.5.2.5.: Embryonalis carcinoma
A tisztán embryonalis carcinoma csupán 3%-a a csírasejtes tumoroknak, de ilyen területek a heretumorok kb. 42%-ában találhatók. A tiszta embryonalis carcinomában a β-HCG-szint nem emelkedett, azonban AFP-szint magasabb lehet. A here alakját jobban torzítja, mint a seminoma, mert gyakran infiltrálja a tokot és a mellékherét is. A metszéslap többnyire puha, szürkés vagy szürkésvörhenyes, vérzéses és necroticus területekkel. A tumor csak igen ritkán tömlős.
|
 |
Szövettani jellemzője, hogy a daganatsejtek néha csupán cohesivek, máskor többé-kevésbé kiérett, mirigyszerű struktúrákat képeznek (7. mikrokép). A sejtek mag- és magvacska-struktúrájukban a seminomához hasonlítanak, azonban a sejttestük nem olyan világos. Az osztódó alakok száma mindig magas. A stroma lymphoid beszűrődést nem mutat. A daganat kevésbé sugárérzékeny, mint a seminoma, azonban chemotherapiája igen eredményes, a mortalitást jelentősen csökkenti. Korábban embryonalis carcinoma esetén a retroperitoneális nyirokcsomókat, illetve nyirokcsomóláncot a stádiummegállapítás céljából rendszeresen eltávolították, ezt ma már nem mindig tartják feltétlenül szükségesnek. A chemotherapia bevezetésével az embryonalis carcinomában szenvedő betegek életesélyei látványosan javultak, ugyanis az 1970-es években a betegek mintegy 75%-a 5 éven belül meghalt, a 90-es évektől az áttét nélküli esetek 5 éves túlélése 80% körüli, de metastasisok esetén is megközelíti a 70%-ot.
|

Tekintse meg a képet!
|
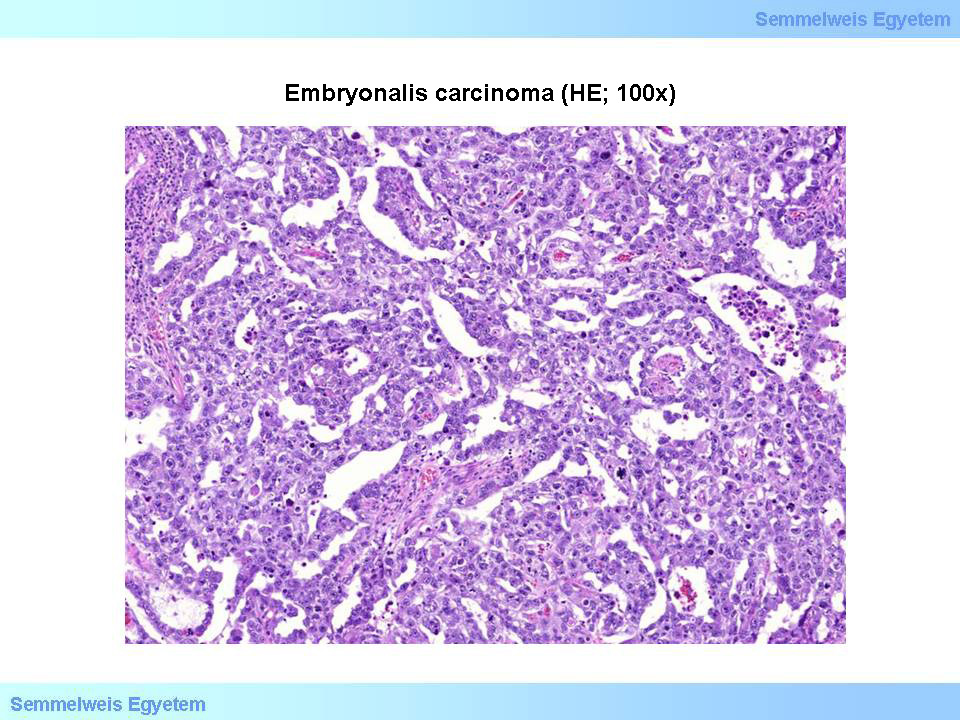
7. mikrokép: Embryonalis carcinoma (HE; 100x). A csírasejtekre emlékeztető, polymorph, prominens nucleolussal bíró tumorsejtek abortív mirigyszerű struktúrákat hoznak létre. (A Semmelweis Egyetem II.sz. Pathologiai Intézetének anyagából – Szirtes Ildikó gyűjtése)
|
II./2.5.3.: Seminoma
|
 |
A többi csírasejtes tumorhoz képest a seminoma kissé idősebb korban jelentkezik (gyakorisági csúcsa a 30-as életévekre tehető), és viszonylag kevésbé malignus. Cryptorch herében gyakoribb, mint bármely más csírasejtes tumor. Az összes csírasejtes tumorok 35-40%-a, az egy szövettani típusú (monocomponensű) daganatok 72%-a seminoma. A tiszta seminoma esetében az AFP- vagy a β-HCG-szint nem emelkedett. A daganat metszéslapja többnyire fehéres, velős, de lehet sárgás vagy sárgásbarna is. Néha teljesen homogén, máskor lebenyezett. A nagy tumorok általában a teljes herét elfoglalják, a kicsik a here állományán belül körülírtak, de tokjuk nincs. A necrosis előfordul, a vérzés ritka, tömlős területek gyakorlatilag nem találhatók.
Szövettanilag a seminomák a monomorph sejtkép alapján viszonylag könnyen felismerhetők. A sejtek többnyire középnagyok, kerekek vagy köbösek, meglehetősen egyformák, kifejezett sejthatárokkal. A sejttest (cytoplasma) a glikogéntartalom miatt világos. A sejtmag nagy, középen helyezkedik el, kerek, a magvacska – többnyire egy, néha kettő – jól látható, enyhén eosinophil. Az osztódási aktivitás nem különösebben szembetűnő, néha azonban emelkedett; ezek az esetek agresszívebb seminomának számítanak. A daganatsejtek többnyire nem képeznek különösebb struktúrát, bár néha kötegekbe, oszlopokba rendeződnek. Nagyon jellegzetes, hogy a tumorsejtek között finom kötőszövetes sövényhálózatot képező stroma van, amelyben mindig jelen van változó mértékű lymphocytás beszűrődés (8A. mikrokép). Néha a stroma kifejezett, ilyenkor a daganat lebenyezett, ami makroszkóposan is megfigyelhető. A PLAP-reakció az esetek 90%-ában pozitív, további markere a tumornak a c-kit és az OCT3/4 (8B. mikrokép).
|

Tekintse meg a képet!
|
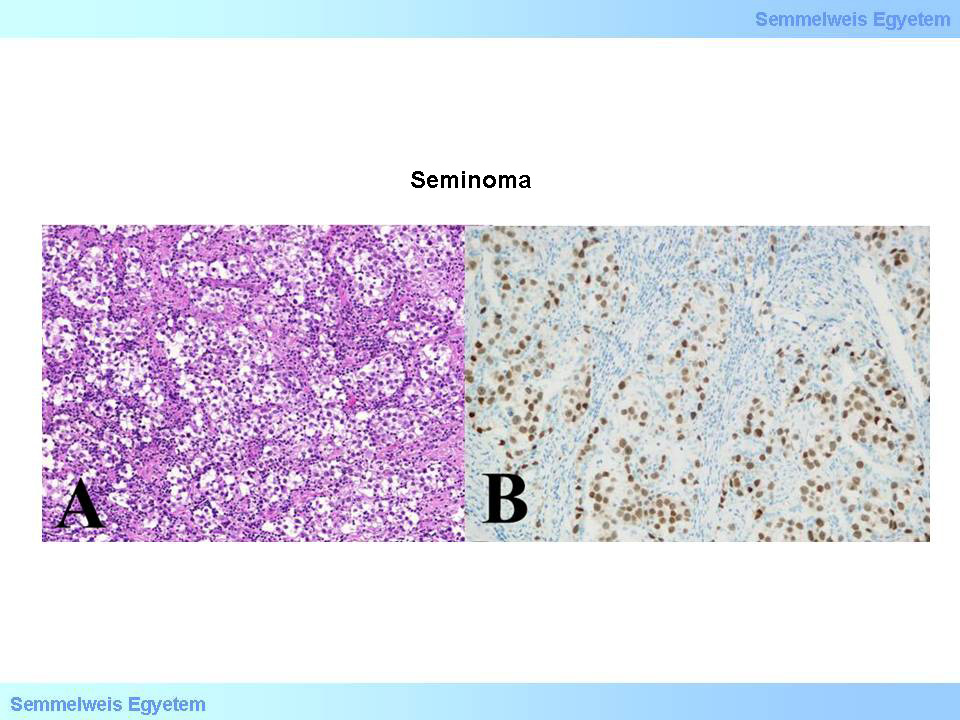
8A-B. mikroképek: Seminoma. A (HE; 200x): A csírasejtekre nagymértékben emlékeztető, szélesebb sejtmezőkbe rendeződő daganatsejtekből álló tumorszövetet lymphocytákkal átjárt fibroticus sövények szabdalják. B (OCT3/4; 200x): A daganatsejtek magjai OCT3/4 reakcióval (embryonalis őssejtek transcriptiós faktora) pozitívak. (A Semmelweis Egyetem II.sz. Pathologiai Intézetének anyagából – Szirtes Ildikó gyűjtése)
|
Klinikailag az érintett here lehet csupán enyhén megnagyobbodott, de akár tízszeres nagyságú is, eredeti alakját mégis többnyire megtartja. Mindez azt mutatja, hogy a tokjai ritkán érintettek. A daganat kifejezetten sugárérzékeny, az 5 éves mortalitás kisebb, mint 5%. Az 5 éves túlélés gyakorlatilag gyógyulást jelent, mert az eredménytelen kezelés esetében a halál többnyire 2 éven belül, de csaknem minden esetben a felfedezéstől számított 5 éven belül bekövetkezik.
II./2.5.3.1.: Spermatocytás seminoma
|
 |
Szokványosan a seminomásoknál is idősebb korosztályban (65 év felett) fordul elő. Puha daganat, metszéslapja inkább sárgás, rendszerint vörhenyes tarkázottsággal. Szövettanilag három sejtféleség építi fel: legnagyobb számban a seminomához hasonló sejtek láthatók, emellett igen nagy, bizarr, illetve kisebb daganatsejtek is megfigyelhetők, melyek emlékeztetnek a spermatocytákra. A cytoplasmában gyakorlatilag nincs glikogén, a PLAP-reakció is jóval gyengébb vagy negatív, és nincs lymphocytás infiltráció. Különösen a chromatin elrendeződése emlékeztet a normális primer spermatocytákra.
Ezt a típust azért kell elkülöníteni a seminomától, mert rendkívül jó prognózisú, gyakorlatilag nem metastatizál. Érdekes, hogy szemben az egyéb csírasejtes tumorokkal a spermatocytás seminoma kizárólag a herében keletkezik (a többi extragonadalisan is jelentkezhet). A spermatocytás seminoma ritkán éretlen sarcomával társul, ebben az esetben már képez áttétet.
|
|