 |
X./3. fejezet: Szekunder prevenció
A szekunder prevenció legfontosabb eszköze a szűrés. A szűrés alapvetően lehet tömegszűrés a lakosság egészére vagy egy jól meghatározott, de nagy populációt felölelő részére, illetve célzott szűrés egy kisebb, de veszélyeztetett populáció részére
X./3.1. Szűrések
A tömegszűrés körébe tartozik a terhes anyák prenatális szűrése, újszülöttek szűrése anyagcsere betegségek, a hallás, látás, neurológiai funkciók és csípőficam irányába, később a már nagyobb gyermekek rendszeres szűrése gerincferdülés és látászavar irányába, majd felnőttkorban a tüdőszűrés, mell- és méhnyakrák szűrés, illetve a vastagbél és prosztata rák szűrés.

1. ábra: Anyagcsere szűrőteszt alkalmazása (forrás: globalgenes.org)
|
Célzott szűrés történhet, akkor, hogyha egy szűkebb, bizonyos kóros elváltozása vonatkozó magasabb kockázat szerint válogatott populáció esetén keresünk egy adott eltérést. Genetikai betegség gyanúja esetén, vagy már diagnosztizált esetben gyakran rendelkezésre állnak szakmai társaságok által összeállított protokollok, irányelvek, amelyek segítséget nyújtanak. Számos genetikailag determinált izombetegség esetén például a kivizsgálás részét képezheti a tömegszűrésen túlmutató szemészeti vizsgálat, vagy például részletes kardiológiai kivizsgálás egyebek mellett.
A szűréseknek az egyén szintjén túlmutatóan nagy társadalmi, népegészségügyi szintű jelentősége is van. A gyakori multifaktoriális öröklődésű betegségek esetében igen nagy szerepe lehet abban az egyénnek, hogy megfelelő orvosi iránymutatás mellett kedvezően befolyásolja az állapotát és így összességében kevésbé terhelje meg az egészségügyi rendszert. A ritka (1:2000), nagyon gyakran genetikailag meghatározott (85%-ban) betegségek pedig csak önmagukban nézve ritkák, összességében igen nagy részét teszik ki az egészségügyi ellátásnak (Magyarországon 50.000 ember szenved ritka betegségben).
|

Prenatális diagnosztika: születés előtti diagnosztika
|
X./3.2. A prenatális diagnosztika lehetőségei
A prenatális diagnosztika egyes részei tömegszűrésként minden várandós nőnél elvégzendőek, mint a rutin ultrahang vizsgálat és bizonyos vértesztek (kombinált teszt, négyes teszt), míg más beavatkozások, mint például a magas anyai életkor miatt végzett szűrővizsgálatok a célzott szűrések csoportjába tartoznak. Az alábbiakban a prenatális diagnosztika legfontosabb elemeit foglaljuk össze.
X./3.2.1. Magzati ultrahang vizsgálat
A magzati ultrahang vizsgálat segítségével áttekintő képet kaphatunk a magzat anatómiai állapotáról. A terhesség során több időpontban végzik: 4-6. hét, 9-10. hét, 12-14. hét (első genetikai ultrahang), 18-20. hét (második genetikai ultrahang), 29-30. hét. A genetikai ultrahangok alkalmával már kimutathatóak lehetnek bizonyos eltérések (pl. Down-kórra gyanús jelek) és még lehetőség van adott esetben a terhesség megszakítására (24. hét a határ genetikai indikációval). Az ultrahang vizsgálat tehát egyszerre szűrő és diagnosztikus módszer, több száz féle rendellenesség kimutatására alkalmas képzett kezekben.

2. ábra: Prenatális ultrahang vizsgálat (forrás: thebirthcompany.co.uk)
|
X./3.2.2. Chorionboholy-mintavétel (CVS-chorion villous sampling)
A chorionboholy-mintavétel egy invazív magzati mintavéti technika, ahol a chorionszövetből nyerünk mintát, amelyet felhasználhatunk genetikai diagnosztikára. A terhesség 11-13. hetében történik, a vetélés kockázata 1%.
X./3.2.3. Amniocentesis
Szintén egy invazív technika, mely esetében az amnion folyadékban lévő magzati eredetű sejtek mintavételezésére kerül sor. Hasfalon keresztül végzik a 14-18. hét között, 0,5 % a vetélés kockázata. Mindkét invazív teszt nagy előnye, hogy magas a detekciós rátájuk (100%) tehát jól alkalmazhatóak diagnosztikus tesztként.
|

Magzati szabad DNS: az anyai vérben keringő megzatból származó DNS
|
X./3.2.4. Nem invazív prenatális teszt (NIPT)
A magzati szabad DNS megjelenik az anyai keringésben a terhesség 7. hete körül, a majd pár héttel később a teljes keringő szabad DNS 5-10%-át teszi ki a magzati frakció. Ez megteremti a lehetőségét annak, hogy egy vérvétel segítségével, tehát nem-invazív módszerrel kimutathatóak legyenek a magzat genetikai hibái. Jelenleg elsősorban kromoszómák számbeli rendellenességeinek szűrésére használják (alkalmazott technika: masszívan parallel szekvenálás vagy célzott szekvenálás, lásd bővebben a metodikákról szóló fejezetben), de a később lehetséges, hogy nagyban kiszélesedjen a repertoár. Ezen módszer meglehetősen megbízhatóan detektálja (99%) a Down-szindrómát (21-es triszómia) és Patau- (13-as triszómia) és Edwards-szindróma (18-as triszómia) esetében 93-97% a detekciós ráta.
Az invazív tesztekkel szemben, ahol végeredményképpen egy kariogramot kapunk, általában a NIPT esetében nem kapunk információt más régiókról, bár újabban megjelentek olyan tesztek is, amelyek egyes mikrodeléciós/mikroduplikációs szindrómák régióit is magukban foglalják. A NIPT esetén gyakran találkozhatunk fals pozitív eredménnyel, aminek megszakadó aneuploid (pélául 21-es triszómia) terhesség, vagy mozaicizmus lehet az oka. 5%-ban fordul elő, hogy nem ad értékelhető eredményt a NIPT, mivel túl alacsony volt a magzati frakció aránya. Ilyen esetben ismételt teszt (előrehaladottabb terhességi korban) általában már eredményt hoz. A legtöbb esetben azonban már a 10. héten jól használható a technika.
|
 |
Nagy előnye az invazív tesztekhez képest, hogy nem jár kellemetlenséggel és nincs vetélés kockázata, ugyanakkor hátránya a magas ára és a már említett több hibalehetőség, alacsonyabb detekciós ráta, amelyek miatt egyelőre csak szűrőtesztként alkalmazható, diagnosztikus tesztként nem, tehát pozitív esetben az eredmény megerősítése szükséges invazív tesztek által. Kiemelendő, hogy számos gyártó nyújt NIPT teszteket és a tesztek között jelentős teljesítménybeli különbség van.
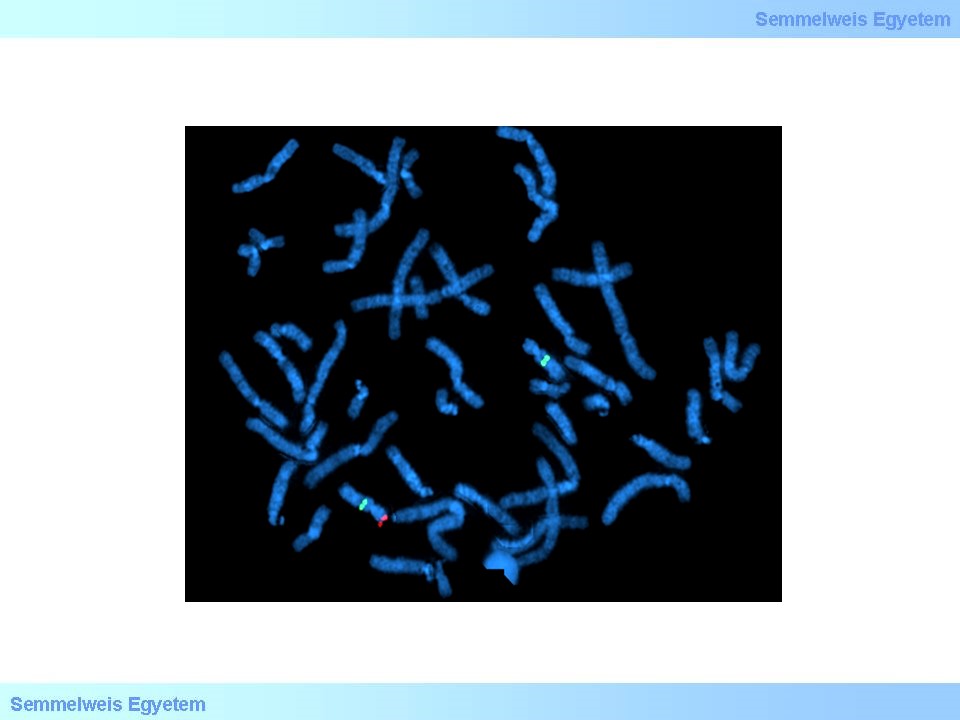
3. ábra: Miller-Dieker-szindróma FISH képe. A 17-es kromoszóma centromérikus régiójának megfelelő zöld jelölés két helyen látszik. A 17-es kromoszóma rövid karjának egy régióját jelölő piros jelölés csak egyszer. Tehát az egyik 17-es kromoszómának hiányzik ez a régiója (mikrodeléció). Mikroduplikáció esetén eggyel több lenne a kimutatni kívánt régióból.
|
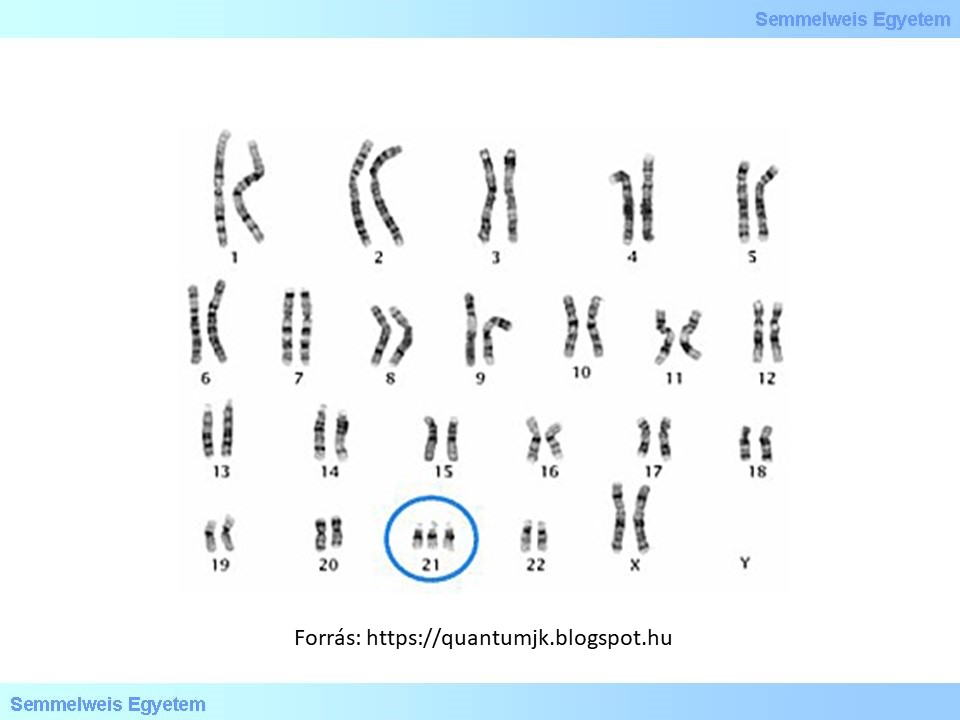
4. ábra: Kariogram, mely a 21-es kromoszóma triszómiáját ábrázolja
|

1. táblázat: Invazív prenatális tesztek és NIPT összehasonlítása
|
|
 |
X./3.2.5 Preimplantációs genetikai diagnosztika (PGD)
Ha egy családban tudvalevőleg genetikai betegség kockázata áll fent (és ismert a genetikai hiba) lehetőség van preimplantációs genetikai diagnosztikára, abban az esetben, ha el szeretnék kerülni a betegséget, de nem szeretnénk (pl. vallási okokból) elvetetni egy magzatot. Ilyen esetben in vitro megtermékenyítést követően a fertilizáció utáni harmadik napon az ekkor 6-8 sejtes embrióból eltávolítanak egyetlen sejtet, mely genetikai állományát az adott genetikai hibától függően PCR vagy FISH technikával megvizsgálják és ha nem igazolják a kockázati tényezőként fennálló genetikai hibát, akkor beültetik az embriót az anyaméhbe és fejlődésnek indulhat a vizsgált betegséget biztosan nem hordozó gyermek.
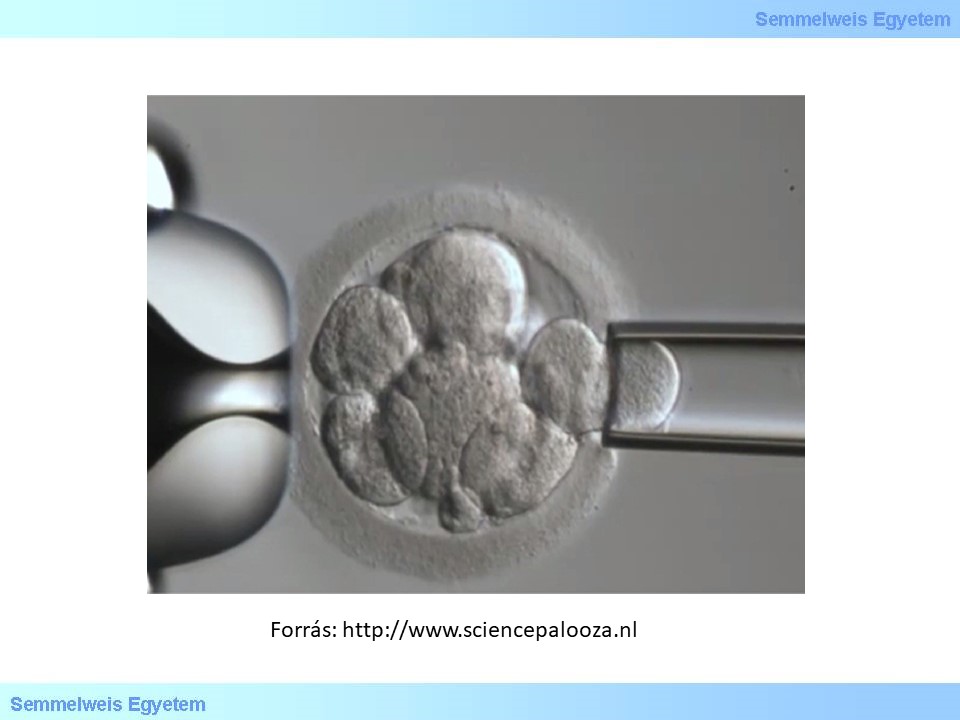
5. ábra: Sejt leválasztása mintavétel céljából PGD során
|
|
|